
今週のトピック
医療行政情報
政府は 22 日の臨時閣議で新たな経済対策を決定した。医療関連では、新型コロナ後の受診 行動の変容や高齢化の影響で経営状況が急変し、病床削減を早急に進める医療機関を支援する。
地域医療構想に基づく医療機能の再編や救急・周産期医療の体制整備が、物価高騰の影響で 困難な医療機関への対応も進める。また、医師の地域偏在を是正するため、医療機関を維持す るのが将来困難になると見込まれる地域で診療所を承継・開業する場合、施設整備を支援する。
中堅・シニア世代の医師を対象に働きながら学ぶ「リカレント教育」も実施し、医師少数区 域の医療機関とのマッチングを促す。
医療・介護・障害福祉分野の人材確保策として、24 年度の報酬改定で新設されたベースア ップ評価料や処遇改善加算の算定を促し、賃上げを実現させる。
医療や介護分野の DX も後押しする。電子処方箋の全国的な普及拡大につなげるため、24 年度内に導入する医療機関や薬局を支援し、医療機関のサイバーセキュリティー対策も進める。
また、保健・医療・介護の情報を全国で共有できる「全国医療情報プラットフォーム」の整 備に向けてオンライン資格確認システムを拡充する。
さらに、自治体が行う検診をマイナンバ ーカードだけで受診できるようにする。 電子カルテ情報共有サービスを 25 年度中に本格稼働させるための環境整備や、診療報酬改 定 DX の共通算定モジュールの設計・開発も支援する。

医師少数地域での勤務要件、対象拡大を提案
厚生労働省は 20 日、医師の地域偏在を是正する対策の案を省内の検討会に示した。
「医師少数区域」などでの勤務経験を管理者(院長)の要件にする医療機関を、現在の地域 医療支援病院から公立病院や公的医療機関に広げる内容で、政府が年末に作る偏在対策のパッ ケージに盛り込みたい考え。この要件の新たな対象には、公立病院などの公的医療機関のほか、 国立病院機構や地域医療機能推進機構(JCHO)などの病院を想定している。
厚労省によると、対象の医療機関は現在の約 700 病院から約 1,600 病院に増える。ただ、 医療機関の院長になりたがる若手の医師が近年は少ないため、そうした対応が偏在是正の「逆 インセンティブになりかねない」という意見もあり、引き続き検討する。
厚労省はまた、医師少数区域で勤務する期間を、現在の 6 カ月以上から「1 年以上」に延長 する案も示した。それによると、医師免許を取得して 9 年以上が経過している医師の場合は、 断続的な勤務日の積み上げを認める。
これに対し、免許を取得してから 9 年未満の医師には、妊娠や出産などによる中断を除いて 原則 6 カ月以上の連続勤務を求める。残りの期間は断続的な勤務日の積み上げを認める。
医師の偏在是正対策の案は、省内の「新たな地域医療構想等に関する検討会」に示した。 厚労省案は、以下が柱。
▼医師が少ない地域での勤務経験を管理者の要件にする医療機関の対象拡大などの規制的な 手法
▼医師の偏在是正が優先的・重点的に必要な「重点医師偏在対策支援区域」(仮称)にある医 療機関への支援など経済的インセンティブ
規制的な手法ではほかに、「外来医師多数区域」のうち供給が特に過剰な「外来医師過多区域」を新たに設定し、新規開業への規制を強める。
この区域内の新規開業に関しては、在宅医療など地域に必要な役割をカバーするよう要請で きる従来のルールを医療法に規定し、実効性を確保する。さらに、開業後、やむを得ない理由 なしに要請に従わない医療機関には、都道府県が新たに勧告を行えるようにする。
要請・勧告を行った医療機関への対応として厚労省は、保険医療機関の指定期間を本来の 6 年から 3 年に短縮したり、指定を見送ったり取り消したりすることを想定している。
一方、経済的なインセンティブでは、重点医師偏在対策支援区域で承継・開業する診療所や、 それらの区域に医師を派遣する医療機関への支援などを検討する。厚労省は、都道府県による 「医師偏在是正プラン」(仮称)の策定に合わせ、26 年度からの本格実施を提案した。

無床診療所26%増、有床は65%減
厚生労働省の 2023 年医療施設調査の概況によると、一般診療所の 2023 年 10 月 1 日現 在の施設数は 10 万 4,894 施設(前年比 0.3%減)で、02 年から 21 年間で 10.6%増えた。
10 万 4,894 施設の内訳は無床診療所が 9 万 9,253 施設、有床診療所が 5,641 施設。02 年比で無床は 26.2%増えたが、有床は 65.1%減った。
一般診療所は、1980 年代ごろから増加傾向だったが、2020 年には前年から 4 施設減っ た。その後、いったん増加に転じたものの、23 年は 3 年ぶりに減少した。
23 年には全体の 14.0%に当たる 1 万 4,725 施設(20 年の調査から 1.5%増)が在宅療 養支援診療所の届け出を行い、うち 91.0%が無床診療所だった。診療科別(重複あり)では、 一般診療所全体の 61.7%に当たる 6 万 4,747 施設が 23 年に内科を標榜していた。
また、腎臓内科の診療所は 08 年の調査から 2.7 倍に増え、23 年は 2,399 施設だった。ほ かは乳腺外科が 2.6 倍増の 952 施設、糖尿病内科(代謝内科)が 2.4 倍の 4,647 施設など。
美容外科は 2.1 倍の 2,016 施設で、特に 20 年に行った前回の調査から 43.6%増えた。 これに対し、気管食道外科の診療所は 08 年から 61.4%減り、23 年は 295 施設になった。 放射線科は 44.9%減の 2,738 施設。産婦人科・産科・小児科はいずれも 2 割超減った。
医療経営Q&A
職員のタイプに応じたコーチング
Q.医療機関には様々なタイプの職員がいます。タイプ別の特徴とコーチング方法について教えてください。
職場の人間関係づくりを成功させるには、まず部下の行動スタイルを把握することが必要です。また、「どうして分かってくれないのだろう」と感じた時などに、自分とは違うタイプの特徴を理解し、相手のタイプに合ったアプローチ戦略を立てることが大切です。
つまり、各タイプの特徴をとらえ、関わり方・アプローチの仕方を理解して、育成や指導をしやすくするのです。これは患者対応にも活用できます。相手のタイプを把握して臨機応変に対応することがポイントです。
人間の行動傾向を分析すると、「統制」「創造」「着実」「論理」の4つの行動スタイルに分類できます。それぞれのタイプは、次のような特徴があります。
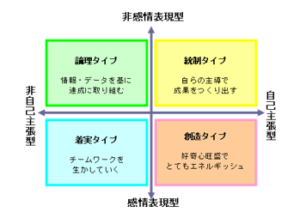
①統制タイプ
仕事に強い関心を持ち、自らの主導で結果や成果をつくることを重視します。全体を統制できる環境で、新しい物事に挑戦し、目標達成するために最大限の力を発揮します。スピードの速い行動や環境を好み、人からの指図を嫌います。
②創造タイプ
創造タイプは、周りとコミュニケーションを図りながら、物事を進めていくことを好みます。好奇心が旺盛で、とてもエネルギッシュです。社交的で話し好き、人を感化させる存在です。ただし、目標達成に頓着しない傾向もあります。
③着実タイプ
着実タイプは、人とのつながりを大切にします。物静かでソフト、控えめで温かく、近づきやすい感じを与えます。チームワークを重視し、強い協力の下に仕事を進めていくことを好みます。新しいことやリスクのあることを求めず、安全で着実に行える環境を好みます。
④論理タイプ
論理タイプは、裏づけのある確実な方法で、目標達成に向けて進んでいくことを重視します。そのため、十分な情報やデータをそろえ、それを分析し、リスクを最小限にする方法を徹底的に検討する慎重派です。論理的なものや体系的な事柄に興味を持ちますが、人とのかかわりに対しては慎重で、自分の感情をあまり外に出しません。
コーチングの活用事例
Q.コーチング導入によるコミュニケーション向上の事例を紹介してください。
■A病院でのコーチング導入事例
●ケアミックス型病院
●診療科目:内科・外科・整形外科・麻酔科・消化器科
●職 員 数:140名
●病 床:150床
①コーチング導入のねらい
ケアミックス型病院であるA病院は、医業収益が伸びない中、経営立て直しの方策が様々な形で検討され、なかでも患者満足度向上とリスクマネジメントを最優先事項として取り組むことになりました。
そこで患者からのクレーム、ヒヤリハット事故原因を調査したところ、確認ミス、思いこみなどの人的要因も挙げられましたが、特に対患者・家族への説明不足によるクレーム、医療スタッフ間の連携不足など、コミュニケーションスキルの問題が多く、そこに注目してコーチングの導入を決定しました。
②コーチング導入の進め方
コーチングの導入に当たっては、職員説明会の場において、理事長自らが病院を取り巻く環境、目指すべき方向性、そのために何をすべきかを説明し、職員との認識の共有を図りました。
次に、師長、リーダーなど管理職がコーチング研修を受講し、その後にこれらを習得した管理職が講師となって、一般職員に対する研修を実施しました。
③コーチング導入の効果
■患者対応の場面
患者・家族が説明内容を理解しているかの確認、また患者の不安・不満・ニーズの把握を意識し、コーチングスキルを活用したコミュニケーションを図ることとしました。
<活用した場面>
・ 医師の説明を看護師が理解し患者への補足説明時や患者への看護計画の説明時
・ 医療器具の使用法、留意点の説明時
・ 窓口業務での患者・家族への説明時
・ 患者の闘病サポートや生活指導 ほか
<導入後の効果>
・ 患者満足度の向上(患者満足度アンケート結果の改善)
・ 患者からのクレームが減少(「説明がわかりにくい」等の患者対応クレームが減少)
・ 患者に対する説明も理解しやすく、不明点も尋ねやすくなったという声が増えた
©︎株式会社 医療経営